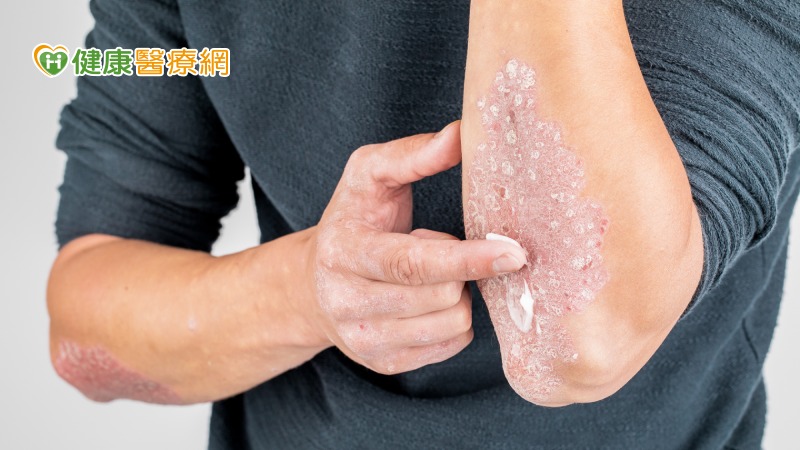
PASI是目前臨床上常用的「乾癬嚴重度」評估指標,根據乾癬的面積、皮膚紅、厚度及脫屑的狀況進行評估,此指標同時也可作為治療後乾癬的改善程度,例如,PASI 90,代表乾癬嚴重度比治療前減少90%,症狀幾乎痊癒。另外,臨床上也會參考DLQI「皮膚科生活質量指數」(Dermatology Life Quality Index)問卷,以病人主觀感受為出發點,檢視在生活中受到乾癬影響的具體嚴重度,若評分越低,代表影響生活程度越低。
乾癬4大治療方式一次看
乾癬治療的方式分為外用藥膏、口服藥物、照光治療,而當此三種治療方式改善不大時,或是中重度的乾癬患者且嚴重影響生活,則可透過注射生物製劑控制病情。
一、外用藥膏:常見的外用藥膏包括類固醇合併維他命D3,或是外用鈣調神經磷酸酶抑制劑,主要作用為免疫調節、防止皮膚角質細胞過度生長;A酸、水楊酸,減少皮屑及乾癬的厚度;焦油,抗發炎,也能防止皮膚角質細胞過度生長;保濕劑,減少搔癢感。
二、口服藥物:分為MTX、口服A酸以及環孢靈素,但生育或哺乳時禁止服用。
三、照光治療:利用特定波長的紫外光,直接照射皮膚病灶處,選用具治療效果的特定波長,來達到治療乾癬效果,最常見的副作用為曬黑、曬傷、皮膚乾燥以及痱子或搔癢。適合對象皮膚病灶面積分散較大或不穩定的患者、外用藥物效果不佳的輕度乾癬患者,或是中重度患者,以及懷孕婦女,或是有慢性病無法使用口服藥物或針劑的患者。接受照光治療的患者,在日常生活應注意照光後可擦保濕劑滋潤皮膚,但不可使用防曬油,平時要注意防曬,避免紫外線造成曬傷。
四、生物製劑:是一種注射性的蛋白質,藉由精準阻斷特定發炎因子,進而有效縮小病灶、控制病情、延緩復發。目前臺灣核可的乾癬治療生物製劑分為4大類9種,包括腫瘤壞死因子抑制劑、介白素23抑制劑、介白素17抑制劑、介白素12/23抑制劑,不同的生物製劑具有不同的療效與施打週期,且目前用於乾癬的生物製劑皆可申請健保給付。
生物製劑的優點是可以精準阻斷免疫系統中的發炎因子,較不會有肝腎功能異常的副作用,另外相較於口服藥物,整體治療效果比較好,安全性也比較高。但缺點則是副作用為上呼吸道感染及鼻咽炎。也有可能提高潛在感染的風險,尤其B肝、C肝及肺結核患者,若有以上病史或其他慢性感染疾病,務必與主治醫師討論。
參考資料:臺灣皮膚科醫學會、臺灣乾癬暨皮膚免疫學會與台灣乾癬協會共同制定之《乾癬治療尋夢之旅》衛教工具書。
【延伸閱讀】
資料來源:健康醫療網 https://www.healthnews.com.tw/readnews.php?id=52476
喜歡本文請按讚並分享給好友!
更多健康資訊:健康醫療網https://www.healthnews.com.tw