【健康醫療網/記者王冠廷報導】根據最新國人癌症登記報告,十大癌症發生人數,消化系癌症就佔了三名,分別是第1名大腸直腸癌、第4名肝癌、第8名胃癌。「永越健康管理中心」公布最新2022年度胃腸消化道檢查的重要異常分析報告,前三名依序為「脂肪肝」、「胃食道逆流」、「大腸息肉」。
西園醫院腸胃肝膽科主任陳炳憲醫師表示:『隨著高齡化、西化飲食、外食,腸胃消化疾病的比例不斷增加,消化道疾病和生活、飲食、遺傳、年齡等因子息息相關;加上現代人多坐少動的生活型態,宅在家運動少,健康的威脅也日益嚴重。』
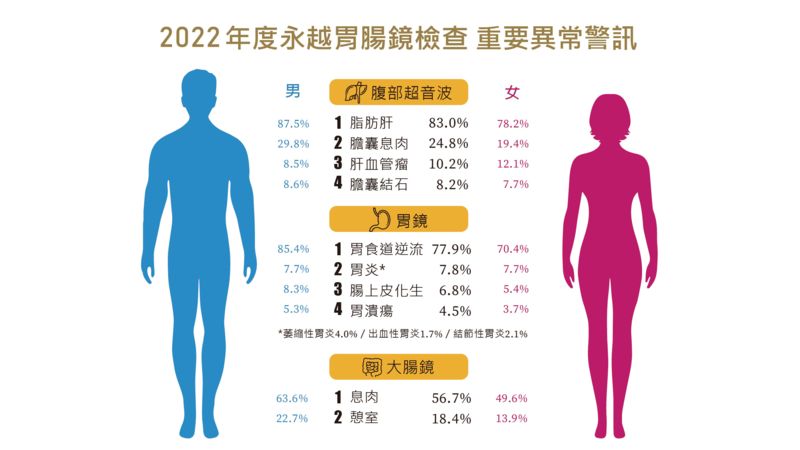
腹部超音波四大異常:脂肪肝、膽囊息肉、肝血管瘤、膽囊結石
83%健檢民眾都有脂肪肝問題,且男高於女!脂肪肝自2020年已連續三年度飆升,打敗維生素D缺乏,躍居永越健檢紅字首位,從2018年61.5%(男71.8%、女49.3%)、2020年72.8%(男81.9%、女76.9%)、2022年83%(男87.5%、女78.2%)。陳主任提醒,相較其他亞洲國家,台灣的肥胖率相當嚴重,民眾需提高警覺,積極改善飲食習慣,避免攝取過多糖分、澱粉,養成每週150分鐘有氧運動習慣。5%的體重下降即能有效改善脂肪肝,預防肝臟發炎及肝硬化風險。
膽囊息肉、肝血管瘤,多為良性無症狀,民眾多是在健檢中發現,但若短期快速增大、有症狀,應考慮積極治療;膽囊息肉大於1公分,仍有惡性可能,應考慮切除手術治療,並建議每6個月追蹤。飲食上應採少油、高纖與定時定量原則,改善高血脂與肥胖,並多運動以降低膽結石風險。
胃鏡四大異常:胃食道逆流、胃炎、腸上皮化生、胃潰瘍
包括:胃食道逆流、胃炎(萎縮性、出血性、結節性)、腸上皮化生(胃黏膜轉變成腸細胞)、胃潰瘍;幽門桿菌感染有10.8%的受檢者測出陽性,它也是後三項異常的主要成因及胃癌主要致病因子。根據最新研究建議,幽門桿菌感染應視為感染性疾病積極治療,並於40歲之前根除,以避免產生萎縮性胃炎及腸上皮化生等癌前病變。尤其是腸上皮化生,癌變率約為1~2%/10年,患者除接受幽門桿菌檢測並治療,每1-2年也需定期胃鏡追蹤;胃鏡檢查是診斷早期癌化的最佳工具。
胃食道逆流好發於中壯年、男多於女,但近年女性好發比例持續上升,從58%(2018)、64.5%(2020)、上升到70.4%(2022)。除老化、工作壓力因素,很高比例與飲食習慣有關,吃得多、吃得晚、高油高熱量、菸酒,都會造成食道極大負擔。胃食道逆流依發炎輕至重分為ABCD四級,發炎B~D級需提高警覺,需接受治療及定期追蹤,若食道黏膜因胃酸長期刺激發炎產生巴瑞特氏食道變化,就會增加食道腺癌的機會。
▲永越2022年度腸胃腸消化道檢查紅字分析,前三名依序為:脂肪肝、胃食道逆流、大腸息肉
大腸鏡二大異常:息肉、憩室(大腸表層凹陷如囊狀)
2022年永越大腸腺瘤偵測率(ADR)為38.3%(男43.5%、女33%),發現5例大腸腺癌及5例大腸神經內分泌腫瘤,ADR為評估大腸鏡執行品質及大腸癌預防效果的最佳指標。過去認為50歲以上才須做大腸癌篩檢,但分析發現40-49歲族群有高達32.6%的腺瘤偵測率(男37.1%,女28.3%)!大腸腺瘤及大腸癌的年輕化,與肥胖及代謝症候群增加息息相關;陳主任建議男性、抽菸、肥胖、患有糖尿病、有大腸癌家族史等風險族群,應提早到40歲進行大腸癌篩檢。『95%以上的大腸癌都是由小小的息肉而來,只要重視預防,提早發現並切除息肉,就可排除大腸癌風險。早期大腸癌的五年存活率超過9成,若拖延到第四期就僅剩1成,相差甚多,建議及早發現、及早治療。』
五個生活型態,顧腸保胃促進健康
包括:(1)少應酬避免菸酒 (2)定時定量八分飽 (3)天天五蔬果,少油、少糖、少鹽、少紅肉 (4)維持標準體重 (5)規律運動150:每週5天、每次30分鐘、每週達150分鐘。陳主任也特別提醒,大腸癌有年輕化趨勢,除了減少應酬、注意飲食並加強運動,搭配定期適宜的健檢,尤其是40歲以上、有腸胃道病史、飲食不適、胃癌、大腸癌家族病史的高風險族群,若有排便習慣異常等症狀,要盡快就醫,防範於未然。
【延伸閱讀】
資料來源:健康醫療網 https://www.healthnews.com.tw/readnews.php?id=57797
喜歡本文請按讚並分享給好友!
更多健康資訊:健康醫療網https://www.healthnews.com.tw



